3月1日晚,一场与时间赛跑的生命救援在宝鸡市妇幼保健院紧急上演。一名妊娠37+1周的孕妇在家中突发羊水破裂并伴胎盘早剥,病情凶险,随时可能危及母婴生命。得益于医院危重孕产妇急诊绿色通道的高效运转和多学科团队的无缝协作,从孕妇入院至胎儿娩出仅用17分钟,最终母婴平安,用专业与速度筑牢了孕产妇生命安全防线。

当晚20时27分,孕妇李女士(化名)在家中突发意外,阴道出现大量流血,家属发现其羊水呈血性后,瞬间陷入慌乱,立即拨打急救电话0917-3668120,并第一时间与自己在妇幼产检医生取得联系,通过视频电话告知现场情况。医生透过屏幕看到家中沙发、地面上的血迹,结合李女士既往产检记录,排除前置胎盘可能后,初步判定为胎盘早剥——这是妊娠晚期最凶险的并发症之一,可引发产妇大出血、弥散性血管内凝血,还可能导致胎儿宫内缺氧、窒息甚至死亡,救治窗口期以分钟计算,每一秒都关乎生死存亡。
险情就是命令,救援刻不容缓。在救护车前往接运孕妇的同时,产科医生途中同步将李女士的孕周、症状、既往病史等关键信息实时传输至市妇幼危重孕产妇救治中心,立即启动绿色通道,开启“0”押金入院流程,最大限度节省救治时间。与此同时,医院迅速调度产科、新生儿科、超声医学科、麻醉手术科、检验科等多科室参与抢救,医护人员闻令而动,立即投入术前准备当中,一场全员参与的生命救援就此展开。
“患者未到,准备先行”,这是此次极速救援的关键所在。在救护车抵达医院前,产科主任赵雪卉已牵头指挥团队完成术前评估、手术器械清点、血制品调配等各项准备工作;麻醉手术科医生根据孕妇情况,快速制定个性化麻醉方案,确保麻醉过程精准高效;新生儿科医护人员提前预热新生儿抢救设备,做好早产儿复苏准备;超声科医生坚守岗位,随时待命开展床头超声及心电图检查,为手术决策提供精准依据。
21时01分,救护车顺利抵达医院,早已等候在门口的医护人员迅速上前,将李女士直接推入手术室,省去挂号、缴费、住院办理等所有常规流程,实现术前准备“零等待”。进入手术室后,各学科团队分工明确、配合默契,采血、超声、心电图、麻醉评估等各项工作同步推进、高效衔接,没有丝毫延误。
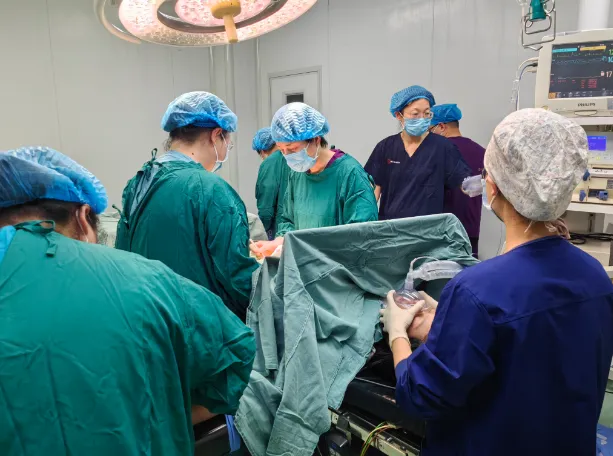
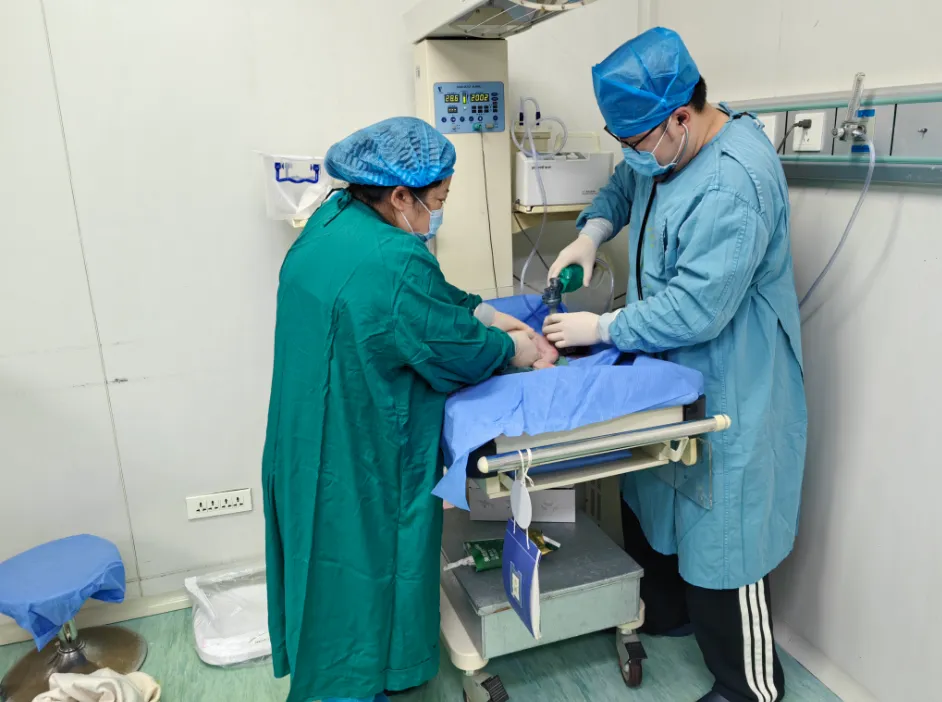
手术台上,时间就是生命。麻醉医生精准实施全身麻醉,产科医生凭借丰富的临床经验和娴熟的手术技巧,迅速开展剖宫取胎手术;新生儿科医护人员全程待命,胎儿一经娩出,立即开展初步复苏处理,随后转运至新生儿科进一步留观。21时18分,随着一声清脆的啼哭,胎儿顺利娩出,此时距离李女士入院仅过去17分钟,这一速度不仅创造了医院胎盘早剥救治的时效新纪录,更实现了技术与协作的双重胜利。据悉,李女士术中出血不多,宫腔内凝血块约400g,术后生命体征平稳。
这场17分钟的极速救援,并非偶然,背后是市妇幼保健院成熟完善的危重孕产妇急救网络作为坚实支撑。据了解,该院构建的急救体系具备三大核心优势:一是院前院内无缝衔接,120急救系统与医院信息实时共享,确保患者信息提前传递、抢救准备前置;二是多学科协作机制健全,以产科为牵头单位,麻醉科、新生儿科、超声科等多个科室形成标准化响应流程,打破科室壁垒,实现高效联动;三是技术保障扎实有力,医院定期开展危急孕产妇救治场景演练,不断提升医护团队的应急处置能力和配合熟练度,此次急诊麻醉快速实施、新生儿窒息复苏等关键环节的一次成功,正是日常演练成果的生动体现。
“胎盘早剥的黄金抢救时间以分钟计算,每一秒延误都可能影响结局。”赵雪卉表示,此次救治充分体现了医院“以生命为中心”的应急理念,未来医院将持续优化危重孕产妇救治流程,不断完善多学科协作机制,锤炼医护团队的专业能力,为辖区孕产妇筑牢生命安全防线。
目前,李女士与新生儿生命体征均平稳,已顺利平安出院。(供稿:宝鸡市妇幼保健院)
责编:李凯琴
编辑:汪欣阳





